Couveuse – Wanneer vroeggeboorte je treft en je baby eerst in de couveuse moet

Je bent zwanger en kijkt uit naar de dag dat je gaat bevallen. Ergens rond week 40, misschien een weekje vroeger, misschien een weekje later. Twee weken vroeger of later is ook nog geen probleem. Maar soms gaat het anders, dan komt je kindje (veel) eerder dan de uitgerekende datum.
Waarom? Daar kunnen veel verschillende redenen voor zijn. De oorzaak hiervoor kan bij de moeder liggen, bij het kindje, de baarmoeder of een onbekende factor.
Vroeggeboorte – In de couveuse
Ruim 7% van de baby’s in ons land wordt te vroeg geboren, dat wil zeggen na een zwangerschap van minder dan 37 weken.
Een kindje dat wordt geboren voor de 37e week van de zwangerschap wordt prematuur genoemd. In Nederland is het beleid dat een kind dat geboren wordt na een zwangerschap van 26 weken of meer, behandeld wordt tenzij er redenen zijn om aan te nemen dat het kind het niet gaat redden. Als behandeling alleen het lijden verlengt zonder uitzicht op overleven, wordt daar niet voor gekozen. Bij een kind dat geboren wordt na een zwangerschap van 24 weken tot 26 weken is het zo dat de kans op een kwalitatief menswaardig leven steeds kleiner is.
Terughoudend
Meestal is het zo dat artsen terughoudend zijn om alle behandelmethoden bij deze kinderen toe te passen. De afspraak is dat een kind, geboren voor de 24e zwangerschapsweek niet behandeld wordt omdat de kansen dat het kind ooit een menswaardig leven tegemoet zal gaan, uiterst gering is.
Onverwacht
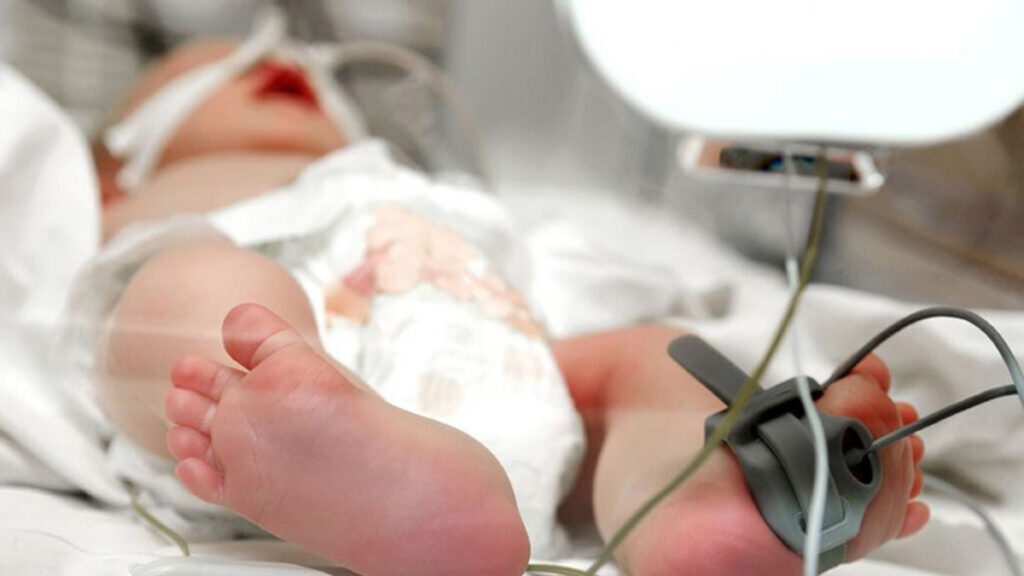
Wanneer een vroeggeboorte je treft, ben je vaak nauwelijks voorbereid. Je hebt al die tijd gedacht dat het nog even zou duren voordat je kindje geboren zou worden en ineens komt het allemaal veel eerder. Alles lijkt in één keer op je af te komen. Beslissingen, emoties, veranderingen, angst, onzekerheid, ziekenhuis, onderzoeken, medici en uiteindelijk de geboorte van je kindje.
Een heel klein kindje, helemaal compleet maar nog niet klaar om zonder hulp te kunnen leven.
Periode van onzekerheid
Op het moment van de geboorte breekt een periode van onzekerheid aan. Hoeveel kans heeft je kindje dit te overleven? Je kunt je bang en machteloos voelen er is immers in eerste instantie niets (behoudens het geven van borstvoeding) dat jij voor hem kunt doen. Een groot deel van de zorg ligt (vaak) in eerste instantie in handen van anderen. Wanneer je kindje de couveuse in moet is het niet gemakkelijk om met je kindje vertrouwd te raken. Misschien vind je het zelfs een beetje eng. Hij is immers zo klein en kwetsbaar. Verpleegkundigen zullen je helpen deze schroom te overwinnen, en al snel zul je leren hoe belangrijk jullie als ouders voor je kind zijn.


Schuldgevoel bij een couveusekinderen, hoe ga je hiermee om
Schuldgevoelens met betrekking tot vroeggeboorte van het kind komen vaak voor… al dan niet uitgesproken. Waar komt dat vandaan? Schuldgevoelens komen vaak voort uit niet erg realistische gedachten en/of verwachtingen: ‘Als ik gezond leef, krijg ik ook een gezonde baby.’ Als het niet loopt als verwacht kan een schuldgevoel het gevolg zijn.
Ideaalbeeld
De moeder voldoet niet aan het ‘ideaalbeeld’. Ook kan het zijn dat de moeder perfectionistisch is en zichzelf (te) veel verantwoordelijkheid toekent. Schaamte houdt ook nauw verband met schuldgevoel, of dat je het wenselijke beeld van een moeder niet hebt kunnen hooghouden. Ook daar kun je je voor schamen.
Het gevoel blijft
Hoe kun je je nu schuldig voelen over iets waarvoor je niet verantwoordelijk bent? Bij gevoelens gaat het er niet om of iets wel of niet reëel is. Gevoelens zijn er! Hoe zijn deze gevoelens ‘ontstaan’, hoe wordt hierover gedacht, hoe kunnen hier woorden aan gegeven worden en hoe kan hier op een adequate manier mee omgegaan worden? Vanuit maatschappelijk werk wordt gekeken of niet-realistische gedachten in een meer realistisch perspectief geplaatst kunnen worden.
Functie
Schuldgevoelens kunnen ook een functie hebben in deze wereld vol chaos en emoties. Moeders willen velaren en begrijpen wat hen allemaal overkomt, want dan houd je greep op de situatie. Een extreme vroeggeboorte is vaak onverklaarbaar en onbegrijpelijk. Door jezelf nu ‘schuld’ aan te praten, krijgt de moeder nog enigszins controle over haar situatie. Het hebben van schuldgevoelens – ik zal wel iets niet goed gedaan hebben – geeft een ‘verklaring’ en soms voor een korte tijd houvast.
Overleven
Soms is het makkelijker om je zelf schuldig te voelen dan toe te geven of te weten hoe hulpeloos je in werkelijkheid eigenlijk bent. Dit zijn overlevingsstrategieën. Soms staan mensen zichzelf wel een schuldgevoel toe, maar geen boosheid. Schuldgevoel kan dan een naar binnen gekeerde boosheid zijn.
Vanuit de praktijk
Als de moeder ooit tegen iemand zegt dat ze zich schuldig voelt aan wat er gebeurd is, wordt er vaak gereageerd met: ‘Dat is nergens voor nodig, je hebt gezond geleefd en er alles aan gedaan om je kindje te beschermen.’
Steunen en troosten
Of ze krijgt een arm om haar heengeslagen, een liefdevolle aai, een zakdoek aangereikt. Op die manier wordt geprobeerd de moeder te steunen, te troosten. Hoe goed bedoeld ook, ze voelt zich dan niet gehoord en begrepen in haar verhaal. Voor haar is het schuldgevoel enorm en reëel. Het tegenspreken van het schuldgevoel blokkeert haar gevoelens en ze kan haar verhaal niet verder vertellen, terwijl ze er behoefte aan heeft om te worden ‘verstaan’. Ze heeft er behoefte aan deze soms ingewikkelde en belastende schuldgevoelens te uiten.
Partner
Je moet als partner stevig in je schoenen staan om naast je eigen emoties ook de emoties van je vrouw op te kunnen vangen. Ze voelen zich machteloos en onthand. Veel mensen hebben voor het eerst in hun relatie te maken met zo’n ingrijpende situatie en de gevoelens die hiermee gepaard gaan. Als je er samen niet uitkomt, is het goed om contact op te nemen met maatschappelijk werk – via de afdeling waar je kind ligt (of gelegen heeft) of via de algemene ziekenhuisorganisatie.
Betekenis
Gesterkt door deze hulpverlening zoeken de ouders naar de betekenis van het schuldgevoel. Het is niet meteen weg, maar de moeder hoort dat het mag, dat ze zich zo mag voelen, en het is juist het begrip dat dan werkt. Samen met de ouders wordt gezocht naar wat ’troosten’ en ‘steunen’ voor hen betekent. En zeker ook naar wat voor deze ouders de betekenis is van de vroege geboorte van hun kind en wat ouderschap/moederschap/vaderschap voor hen betekent.
Wat is een couveuse
De couveuse zelf is in feite niets meer dan een plexiglazen kijkdoos, met daarin de kenmerkende ronde – of tegenwoordig ovale – deurtjes waardoor het kind kan worden aangeraakt en verzorgd. De couveuse kan ook worden opengeklapt zodat het kind eruit kan worden geschoven of eruit getild.
Bescherming
Na een te vroege geboorte wordt een baby in de meeste gevallen een tijd lang in de couveuse gelegd. De temperatuur in de couveuse kan nauwkeurig worden geregeld, wat nodig is omdat te vroeg geboren kinderen zelf nog niet op temperatuur kunnen blijven. Ook beschermt een couveuse de baby tegen ziektekiemen van buiten. Er circuleert steeds verse lucht en er kan extra zuurstof aangesloten worden. Om de baby goed te kunnen observeren, is de couveuse van plexiglas. Zo kunnen bijvoorbeeld de huid, de ademhaling en het gedrag in de gaten gehouden worden. De overige apparatuur ter bewaking en ondersteuning van het kind – zoals monitoren, infusen en beademingsapparatuur – staat of hangt rondom en boven de couveuse.
De geschiedenis van de couveuse
Jaarlijks worden er zo’n 10.000 kinderen geboren die direct na hun geboorte een tijdje in de couveuse moeten verblijven. Meestal omdat ze bijvoorbeeld te vroeg geboren zijn, en nog even moeten groeien. Maar de couveuses van tegenwoordig zijn gelukkig wel stukken beter dan die van vroeger… Tijdens de 18e eeuw was al bekend dat het heel belangrijk was om te vroeg geboren baby’s warm te houden.
Couveuses waren er toen nog niet, dus werden de baby’s op temperatuur gehouden door ze te badderen in badjes met warm water, warm zand of in stoombaden.
De allereerste couveuse
Naast veelvuldig badderen, werden premature baby’s ook in katoenen watten gewikkeld en vergezeld door twee kruiken gevuld met heet water, in hun wiegje gelegd. Dit natuurlijk om te voorkomen dat de baby’s onderkoeld zouden raken. Helaas stierven er toch nog erg veel te vroeg geboren kinderen.
1857
De eerste couveuse werd in 1857 geïntroduceerd. Deze couveuse was vervaardigd uit zink en had een dubbele bodem waardoor heet water stroomde om de couveuse warm te houden.
In 1880 werd een nieuw model geïntroduceerd: een houten exemplaar voorzien van een glazen wand. Deze couveuse werd verwarmd met alcohol.
Natte spons
De couveuse van 1880 werd opgevolgd door couveuses die werden verwarmd door olie. Om te voorkomen dat de lucht in de couveuse te droog zou worden werd er een natte spons in de couveuse geplaatst. Helaas kwamen er, door een tekort aan luchtgaten in de couveuses, veel baby’s om door verstikking.
1930
In 1930 werden er metalen couveuses gemaakt met een speciale afvoerslang om de couveuse te ventileren. Later werden er ook nog couveuses uitgeprobeerd welke door gas werden verwarmd, maar dit bleek door het gevaar van brand geen succes. Een leuke anekdote stamt uit 1914. Een man vertelt over zijn vroeggeboorte. Hij overleefde dit doordat hij – gewikkeld in katoenen watten in een oude schoenendoos – warm werd gehouden in de oven.
Moderne tijd
Het grondmodel van de tegenwoordige couveuse stamt uit 1931. Deze couveuse is ontworpen door kinderarts dr. Chapple uit Pennsylvania. Hierbij werden allemaal eisen aan de couveuse gesteld. Bijvoorbeeld: de temperatuurregeling, de verhoogde luchtvochtigheid, de bescherming tegen infecties, het goed bestand moeten zijn tegen schoonmaakmiddelen met alcohol er in.
Twee typen couveuses
Tegenwoordig zijn er twee typen couveuses: een open en een gesloten couveuse. De open couveuse is een soort doorzichtige bak waarin de lichaamsfuncties van de baby goed kunnen worden gecontroleerd en waarin de baby kan worden verzorgd. De gesloten couveuse – in de volksmond simpelweg ‘couveuse’ zonder meer genoemd – beschermt het kind tegen nadelige invloeden van buitenaf, zoals koude en micro-organismen (infecties!). In de gesloten couveuse kan door regeling van temperatuur, vochtigheid en zuurstof een atmosfeer worden gecreëerd die optimaal is voor de baby.
Uiterlijk
Natuurlijk valt in eerste instantie op hoe klein je kindje is, uiteraard hangt dit samen met de zwangerschapsduur. Vaak zijn prematuurtjes heel mager: het babyvet ontwikkelt zich pas in de laatste maanden van de zwangerschap. De eerste dagen zal je kindje zelfs nog wat gewicht verliezen. Afvallen tot 10% is volkomen normaal, bij een prematuur kan het zelfs nog wat meer zijn omdat hij nog geen, of moeizaam, voeding verdraagt.
Gerimpeld en doorzichtig
Zijn hoofdje zal relatief groot zijn. Zijn huidje is gerimpeld en doorzichtig waardoor de onderliggende bloedvaten, spieren en ribben goed zichtbaar zijn en zijn huidskleur is sterk afhankelijk van zijn conditie en kan variëren van roze, blauw, grauw of geel.
Op zijn neusje kunnen wat witte stipjes aanwezig zijn. Dit zijn zweetkliertjes die nog niet volgroeid zijn. Ze zullen vanzelf weer verdwijnen.
Fijn donshaar
Bij extreem vroeg geboren kindjes kan er een laagje fijn donshaar (lanugo) op zijn lichaam zitten, vooral op de schouders, rugje en armpjes. Soms is de ontwikkeling van de borstjes (tepel en tepelhof) nog niet helemaal voltooid.
Couveuse tijd
Je kindje ligt in de couveuse omringd door ademhalingsapparatuur, monitoren, infuus en is bedolven onder pleisters, plakkers, slangetjes en meters… Je voelt je machteloos en het lijkt alsof je maar heel weinig voor je kindje kunt doen. Toch is dit gevoel niet helemaal juist. Je kunt namelijk best een aantal dingen voor je kindje doen.
- moedermelk kolven (voor de meeste moeders mogelijk vanaf de eerste dag)
- buidelen
- naar je kind kijken, aanraken, ertegen praten, geruststellen
Aanwezigheid
Je aanwezigheid, het horen van je stem en het waarnemen van jouw geur, zijn zeer belangrijk voor je kindje.
‘…toen ik mijn hand op zijn kleine lichaam legde en zacht tegen hem praatte, zag ik zijn hartslag zakken van 186 naar 138. Mijn aanwezigheid had dus wel degelijk zin! Geboren met 28 weken, slechts 895 gram en hij herkende zijn mama!’
Geluid rondom een couveuse
Jouw inbreng als je kindje in de couveuse ligt lijkt nihil maar naast het geven van moedermelk kun je als ouder ook op de couveuse letten. Dit klinkt op het eerste gezicht nogal eigenwijs, maar een beetje assertiviteit kan geen kwaad. En natuurlijk is er deskundig personeel, maar dit blijven mensen met ieder eigen ideeën over de verzorging van een couveusebaby. Daarnaast worden soms kleine, maar belangrijke dingen misschien in de haast vergeten.
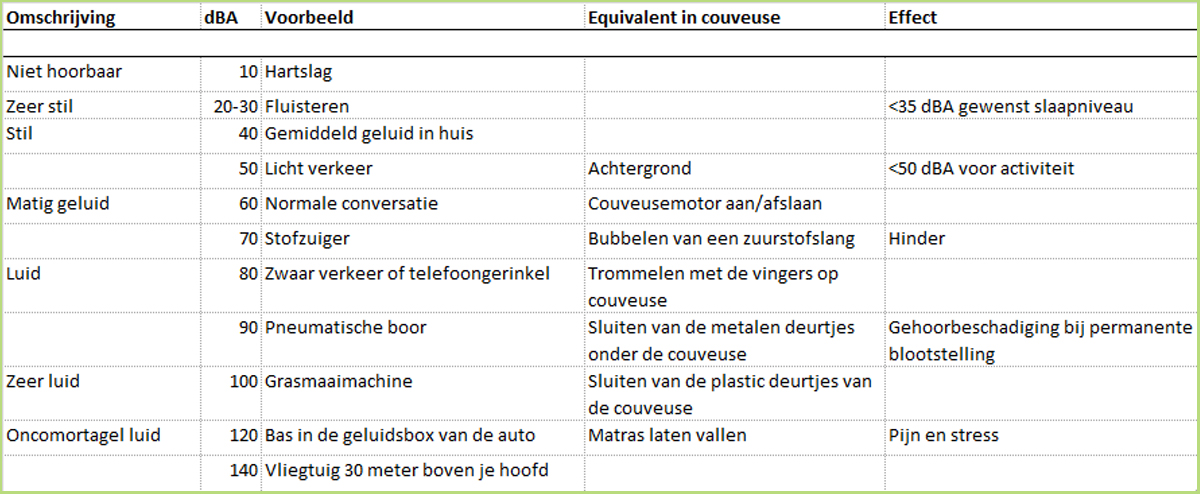
Prikkels, pijn, licht, geluid
Voor de pasgeborene gaat het verblijf in een couveuse gepaard met veel prikkels, zoals pijn, licht, geluid en veelvuldige aanraking tijdens de medische en verpleegkundige handelingen.
Fysiologische ritme
Deze prikkels verstoren het fysiologische ritme en zijn een bron van stress, die tot uiting komt in gedragsveranderingen, veranderingen van autonome functies (zoals bloeddruk, hartfrequentie en ademhaling) en veranderingen in de hormonale regulatie (zoals een stijging van de adrenalinespiegel).
Gehoorbeschadiging
Te veel of te hard geluid heeft negatieve gevolgen voor de groei en ontwikkeling. Naast verstoring van de rust, kunnen door al die te harde geluiden zelfs gehoorbeschadiging optreden of gedragsveranderingen worden veroorzaakt.
Bespreek ook hoe het matrasje wordt gevormd: een kuiltje dat net groot genoeg is om met licht opgetrokken beentjes in te liggen en dan het liefste met een rugrolletje om het gevoel van een geborgen (krappe) baarmoeder te geven.
Houdingwisseling
Houdt scherp de oortjes in de gaten! Vroeggeborenen hebben nog nauwelijks kraakbeen in hun oortjes. Het zijn slappe flapjes huid die makkelijk gekreukeld onder een zijwaarts liggend hoofd gevouwen kunnen worden en als het kraakbeen zich gaat ontwikkelen dan kan er een vreemd oor ontstaan. Het is daarom verstandig om het oortje na houdingwisseling in model te brengen.
Aanraking
Vanzelfsprekend mag de couveuse geen beletsel zijn om met je kind te communiceren: raak je kind aan, praat tegen je kind. Toen het nog in je baarmoeder zat gebeurde dat vast ook… Geen gêne, doen!


Buidelen met je baby
Fantastisch om te doen en zodra het ook maar enigszins mogelijk is écht doen: buidelen of kangoeroën. Je baby wordt met zijn blote huidje, met eventueel alleen een luier om, op jouw blote borst gelegd. Dit intieme huidcontact is een genot voor moeder en kind. De warmte, de geborgenheid/veiligheid, de rust, en de herkenning van geur en hartritme werken heilzaam voor allebei. Ook vaders kunnen buidelen want het skin-to-skin contact… daar kan geen couveuse tegenop.
Wetenschappelijk onderzoek
Wetenschappelijk onderzoek toont aan dat buidelen positieve invloed heeft op:
- de productie van moedermelk en eerder starten met drinken aan de borst
- het vormen van een band tussen de moeder en baby
- temperatuurregulatie van de baby
- zuurstofgehalte in bloed (saturatie)
- verkorting van de couveusetijd en daarmee eerder naar huis
- betere slaapperiode met minder brady’s en apneus
- stabieler hartritme
- betere ontwikkeling van de hersenen
Buidelen is niet alleen goed voor te vroeg geboren baby’s. Ook op tijd geboren baby’s die buidelen, slapen langer en dieper. Het is belangrijk dat ook vaders buidelen.
V.O.C. De vereniging van ouders van couveusekinderen
De V.O.C. is opgericht in 1979 in Amsterdam door neonatoloog Richard de Leeuw samen met een aantal ouders en verpleegkundigen. Het belangrijkste doel van deze vereniging was meer en beter contact tussen de ouders en de couveusekinderen, die op dat moment nog maar mondjesmaat toegang hadden tot de afdelingen. De V.O.C. heeft als belangrijkste doelstellingen:
Opvang en begeleiding van ouders van couveusekinderen door lotgenotencontact.
Voorlichting aan ouders en professionals vanuit ervaringsdeskundigheid.
Belangenbehartiging van couveusekinderen en hun ouders.
Vereniging van ouders van couveusekinderen
De V.O.C. is opgericht in 1979 in Amsterdam door neonatoloog Richard de Leeuw samen met een aantal ouders en verpleegkundigen. Het belangrijkste doel was meer en beter contact tussen de ouders en de couveusekinderen, die op dat moment nog maar mondjesmaat toegang hadden tot de afdelingen. De V.O.C. heeft als belangrijkste doelstellingen:
Opvang en begeleiding van ouders van couveusekinderen door lotgenotencontact
De VOC kent veel vormen van lotgenotencontact. Inloopavonden voor ouders van wie het kind nog opgenomen is, ’terugkomavonden’ voor ouders van wie het kind een half jaar tot een jaar thuis is, oudergespreksgroepen, thema-avonden, mailinglisten waar ouders dagelijks ervaringen met elkaar delen, en er is al vanaf de beginjaren een telefoonwacht die in principe 24 uur per dag bereikbaar is met een ‘achterwacht’ voor speciale vragen.
Voorlichting aan ouders en professionals vanuit ervaringsdeskundigheid
Daarvoor heeft de VOC een aantal brochures en folders beschikbaar, zowel voor ouders van wie het kind nog in het ziekenhuis ligt als daarna. Ik noem ‘Overplaatsen’, ‘Kangoeroën’ (wordt binnenkort vervangen door een folder over ontwikkelingsgerichte zorg) en ‘Ik ben er ook nog’ over broertjes en zusjes van een couveusekind. Als algemene informatie is er voor de eerste periode: ‘De couveuse, een wieg in het ziekenhuis’ en ‘Het couveusedagboek’, dat ouders gratis krijgen bij de geboorte van hun couveusekind. Voor de periode daarna is er – soms tegen een kleine vergoeding – het boekje ‘Eindelijk thuis’ en folders bijvoorbeeld over het RS-virus en BPD – over grotere kinderen gaat ‘Eens een couveusekind, altijd een zorgenkind?’
Belangenbehartiging van couveusekinderen en hun ouders
De belangen van het couveusekind en zijn ouders zijn destijds de belangrijkste drijfveren geweest voor de oprichting van de V.O.C. Inmiddels is het ondenkbaar geworden dat ouders niet bij hun kind toegelaten worden. Integendeel: mede dankzij de inzet van de V.O.C. worden ouders nu gezien als het belangrijkste verlengstuk van het kind zelf.
Nazorg
Toch is er op dit gebied nog een hoop te doen: verbeteren van de nazorg bijvoorbeeld. Veel huisartsen en consultatiebureauartsen hebben weinig ervaring met het specifieke van een ex-prematuur. En de ziekenhuizen zelf kunnen de kinderen vaak ook maar in beperkte mate volgen. Daarnaast spelen er op het gebied van belangenbehartiging veel zaken, vragen en discussies, variërend van ‘de ondergrens van het behandelen’ (vanaf 24/25 weken) tot het verlengen van het kraamverlof.
Adres
Vereniging van Ouders van Couveusekinderen
Postbus 1024
2260 BA Leidschendam
tel. 070 – 386.2535
Email: info@couveuseouders.nl
Kleding voor prematuren
Ouders met een prematuur geboren kindje zijn veelal in het ziekenhuis bij hun baby’tje. Nadat ouders van het ziekenhuis te horen hebben gekregen dat hun kindje kleertjes aan mag hebben ze meestal geen tijd om de stad in te gaan. Vandaar dat veel ouders op internet gaan zoeken. Er zijn inmiddels diverse webshops waar je kleertjes voor prematuurtjes kunt vinden.
Het is natuurlijk leuk om te zien dat een kindje in de couveuse leuke kleding aan heeft, die dan ook nog past zonder drie keer op te rollen.
Mogelijke (lichamelijke problemen)
Vroeg geboren kindjes kunnen vooral last hebben van ademhalingsproblemen en hersenbloedingen. Maar in principe kunnen er complicaties optreden op vrijwel alle mogelijke gebieden: longen, hersenen, zenuwstelsel, nieren, bloedsomloop, maagdarmstelsel, stofwisseling, huid, ogen en oren. Daarnaast bestaat er altijd kans op infecties. Dat is de reden waarom je kindje aan allerlei bewakingsapparatuur ligt en dag en nacht in zijn couveuse wordt geobserveerd. Niet bij elk prematuur geboren kindje treden deze problemen op. In het algemeen geldt: hoe vroeger, hoe onrijper en hoe grotere kans op complicaties.
De groei en ontwikkeling van prematuren
Baby’s in de baarmoeder groeien het hardst in de laatste maanden van de zwangerschap. Tussen de 26e en de 32e week verdubbelt hun gewicht.
Een kind dat in deze periode geboren wordt, heeft het dan ook heel erg zwaar. Een pasgeborene valt altijd enigszins af na de geboorte, een prematuur ook.
Daarnaast heeft hij veel energie nodig om aan allerlei andere problemen het hoofd te bieden – àl zijn organen moeten aan de gang blijven: ademhaling, bloedsomloop, spijsvertering, motoriek, et cetera!
Spijsverteringsstelsel
Het spijsverteringsstelsel werkt nog niet ‘naar behoren’: in de baarmoeder zou je kindje zijn voeding via de navelstreng hebben gekregen en niet via mond en maag. In eerste instantie wordt het kind dan ook gevoed via een infuus, maar al snel wordt geprobeerd het maagdarmkanaal vervroegd ‘rijp’ te laten worden door voeding te geven via een sonde: als het kan de afgekolfde borstvoeding van de moeder. Vaak wordt daar BMF, breastmilkfortifier, aan toegevoegd met extra voedingstoffen in de vorm van eiwitten, vetten en koolhydraten, vitamines en mineralen. Anders is er uiteraard ook uitstekende kunstvoeding voorhanden.
Onrijpheid
Maar de algehele onrijpheid, en de ook nog vaak voorkomende andere problemen, maken toch dat een kind in de couveuse de groei van een kind in de baarmoeder meestal niet bijhoudt.
Als een kind de uitgerekende datum, de datum dat hij geboren had moeten worden, bereikt is hij daardoor meestal (een stuk) minder zwaar dan een op tijd geboren baby.
Eindelijk naar huis!
Dan is daar eindelijk het moment waar je al die tijd naar uit hebt gekeken: je kindje komt naar huis! Eindelijk kun je nu je kindje dag en nacht meemaken. Het is logisch dat dit even wennen is. Voor jou, je partner en natuurlijk ook voor jullie kindje. Jij moet wennen aan en vertrouwd raken met alle geluidjes en verschillende manieren van huilen van je kindje, en je kindje moet wennen aan alle nieuwe indrukken en geluiden uit zijn omgeving.
Beetje eng
Het is helemaal niet zo vreemd als je de eerste nacht met je kindje thuis een beetje eng vindt. Meestal is je kindje al een tijdje uit zijn couveuse voordat hij naar huis mag en ligt hij ook al enige tijd niet meer aan de bewaking.
De laatste fase voor het naar huis gaan, staat in het teken van groei en aansterken en je kindje moet leren zelf voldoende te kunnen drinken. Maar het is natuurlijk best even wennen dat je ineens zelf de volledige verantwoording hebt. Misschien lig je de hele nacht wel naar hem te kijken als hij slaapt, of pak je af en toe even zijn handje om te kijken of ‘hij het nog wel doet’. Van die angst kun je nog wel een tijdje last houden.
Maar vertrouw erop dat je kindje niet voor niets naar huis mocht! Als hij niet gezond was geweest had hij nog (langer) in het ziekenhuis gelegen. In veel ziekenhuizen heb je de mogelijkheid om één of twee dagen ‘in te roomen’; je zorgt dan binnen de veilige omgeving van het ziekenhuis helemaal zelf voor je kindje en slaapt daar dus ook met je kindje op de kamer. Als er iets is, kun je gelijk terugvallen op de aanwezige verpleegkundigen.
Afspraak kinderarts
Alle kinderen die vanuit de couveuseafdeling naar huis gaan, krijgen na ontslag uit het ziekenhuis een afspraak mee met de kinderarts. Deze controle vindt plaats in het ziekenhuis van waaruit je kind naar huis ging en soms ook nog in het ziekenhuis waar intensieve zorg gegeven werd, als dat tenminste het geval was.
Laag geboortegewicht
Sterk te vroeg geboren kinderen, kinderen met een heel laag geboortegewicht en kinderen die heel erg ziek geweest zijn (kinderen die dus meestal op een neonatale intensive care afdeling gelegen hebben) worden meestal in een uitgebreid programma voor nacontrole opgenomen in verband met wetenschappelijk onderzoek naar hoe het verder met deze kinderen gaat. Men noemt dit ook wel ‘follow-up’. Deze uitgebreide nacontrole vindt plaats omdat er bij deze kinderen een verhoogd risico op ontwikkelingsstoornissen bestaat. In het begin vindt de follow-up bijvoorbeeld plaats om de drie maanden, later ieder half jaar en daarna om de een of twee jaar tot de leeftijd van 5 jaar.
Minder intensief
De normale nazorg is meestal minder intensief. Bij deze controles wordt het kind lichamelijk onderzocht en worden lengte, gewicht en hoofdomvang vastgelegd op een groeicurve. Vaak vindt er ook een speciaal neurologisch en/of psychologisch onderzoek plaats en worden ook de zintuigfuncties (horen en zien) nagegaan. Uiteraard worden ook de ouders uitgebreid gevraagd naar de vorderingen van het kind en naar eventueel doorgemaakte ziekten of problemen. Bij de nacontrole wordt dus vooral gelet op de groei en ontwikkeling van het kind. Voor andere problemen kun je in het algemeen het beste naar de huisarts gaan. Deze ontvangt altijd een verslag van alles wat er met het kind in het ziekenhuis aan de hand geweest is.
Verwerken verdriet van een couveusebaby
Wanneer je kindje te vroeg geboren wordt probeer je je leven op te pakken, maar er staat voor jou maar één gebeurtenis centraal: hoe moet het nu verder? Het is heel raar te beseffen dat de wereld doordraait. Het delen van de ervaringen, en het delen van jouw emoties en gedachten die daarbij zijn losgekomen, is van groot belang.
Probeer bewust tijd vrij te maken om met je partner over het gebeurde te praten. Ook kan het prettig zijn je verhaal te delen met een vertrouwd persoon buiten het gezin, juist omdat diegene er met iets meer afstand naar kan kijken. Dit kan ook een maatschappelijk werker zijn van de neonatale intensive care, die veel ervaring heeft op dit gebied. Als je probeert de ervaringen een plek te geven, kun je het contact met je kind meer ‘bevrijd’ opbouwen.
Nieuwe energie
Het geeft je weer nieuwe energie om het alledaagse leven vorm te geven en zo te organiseren dat je niet uitgeput raakt. Er komen ook dagen dat het bijna vreemd is om terug te kijken naar wat er gebeurd is. De ‘uitgerekende datum’ is zo’n dag: een heel gewone dag, die voorbij gaat alsof er niets aan de hand is, alsof het niet de geboortedag van je kind had moeten zijn, terwijl die gebeurtenis nu al weken of zelfs maanden geleden is. De meeste mensen in je omgeving beseffen niet dat het eigenlijk een bijzondere dag is.
Verwerken van de gebeurtenis
Vaak begint het verwerken pas als je kind al thuis is. Eerder is daar nauwelijks ruimte voor: dan ben je bezig met van alles regelen en organiseren – naar het ziekenhuis, artsen spreken, kolven, misschien moet je van alles regelen voor de opvang van oudere kinderen. Pas als je kind thuis is, wordt duidelijk wat je hebt meegemaakt: je zwangerschap en de bevalling, de opname van je kind en alle zorgen die je je om hem gemaakt hebt, je hoop en je wanhoop.
Het lastige is, dat vrienden en familie die je in die tijd zo bijgestaan hebben, het nu kunnen laten afweten. Je kind is toch thuis? Er is toch niks meer aan de hand? Zelfs je partner kan er hetzelfde over denken: Vergeet nou maar wat er gebeurd is, het is voorbij, nu is alles toch goed?’ Dat is het punt, misschien kun jij het niet vergeten en ook niet geloven dat alles goed is, integendeel, er is nog veel waar je aan twijfelt. Misschien vraag je je af waarom het jou is overkomen, of je gaat je zelfs schuldig voelen.
Maatschappelijk werk
Aarzel niet om professionele hulp in te roepen: via je huisarts kun je naar een psychotherapeut of een maatschappelijk werker, de thuiszorg heeft ook maatschappelijk werk in huis of je kunt nog eens een afspraak maken met de maatschappelijk werkster van het ziekenhuis. Soms zijn een of twee gesprekken al genoeg om weer verder te kunnen.
Tip: Soms is het prettig om je hele verhaal al dan niet met zoveel mogelijk details aan het papier toe te vertrouwen (later een waardevol document voor je kind).
Zorgen
Als je je zorgen maakt over je kind, probeer dat te bespreken met de kinderarts of met je huisarts, mogelijk kan hij je op een aantal punten geruststellen. Of misschien deelt hij je zorgen en wordt je kind doorgestuurd naar iemand die gespecialiseerd is op het gebied van jouw zorg, bijvoorbeeld een fysiotherapeut. Je kunt ook contact opnemen met de wijkverpleegkundige, zij kan je helpen de juiste weg te vinden.
Deel ervaringen
Gelukkig komen de meeste ouders ook in eigen kring wel mensen tegen die begrip hebben voor wat je doormaakt, en die de juiste toon weten te treffen. Ook kunnen gespreksgroepen, zoals georganiseerd door de Vereniging van Ouders van Couveusekinderen (VOC), een belangrijke rol spelen. Daarnaast heeft de VOC een e-maillijst, waarop je als lotgenoten ervaringen uitwisselt. (VOC, Postbus 1024, 2260 BA, Leidschendam, tel 070 3862535)
Wat betekent vroeggeboorte voor ouders?
De premature geboorte van een kind is een kritieke gebeurtenis in het leven van een gezin en dit kan aanleiding geven tot depressiviteit (Logsdon and Davis, 1997; Miles et al., 1999). Zelfs 40% van de moeders hebben symptomen van depressiviteit, terwijl dit na geboorte van een voldragen baby maximaal 10% van de moeders treft (Davis et al., 2003). Dit is natuurlijk niet zo heel vreemd. Ouders van te vroeg geboren baby’s worden ouders van een kwetsbaar kind en zij vrezen voor zijn leven terwijl ouders door de ziekenhuisopname veel tijd ‘gescheiden’van hun kindje doorbrengen. Een andere oorzaak van stress en depressiviteit moet worden gezocht bij het feit dat ouders ‘niet klaar’zijn en als het ware zijn overvallen door de vroeggeboorte. Ouders voelen zich verder ook vaak machteloos en hebben het gevoel geen deel uit te maken van de verzorging.
Informatiebehoeften
Verder hebben ouders nogal eens onvervulde informatiebehoeften over aard en omvang van mogelijke pijn van hun couveusekind en wensen zij een grotere betrokkenheid in de behandeling van die pijn. Zorgen van de ouder over pijn bij hun kindje kunnen tot stress bijdragen (Franck et al., 2004).
Onderzoek van Davis
Onderzoek van Davis (Davis et al. (2003) geeft aan dat depressieve symptomen bij ouders vaker en sterker voorkomen naarmate zij lager geschoold zijn. Deze ouders hebben moeite vragen onder woorden te brengen en verplegend personeel moet hierop alert zijn. Het verplegend personeel dient zich verder bewust te zijn van het feit dat ouders niet altijd kritiek durven te geven op de verzorging of vragen durven te stellen, omdat zij zich afhankelijk voelen.
De communicatie tussen intensive care personeel en ouders wordt nog verder bemoeilijkt doordat ouders moeite hebben om een vertrouwensrelatie op te bouwen met de verpleegkundige. Ze zien elke keer weer een andere verpleegkundige en moeten het hele verhaal keer op keer vertellen (Affleck et al., 1991; Redshaw et al., 1996). Natuurlijk begrijpen ouders wel dat er geen vaste verpleegkundige volcontinu bij hun kindje kan zijn en dat verpleegkundigen ook vrij zijn of ziek worden maar, het maakt de communicatie er niet eenvoudiger op.
Steun elkaar
Ten einde het hoofd te bieden aan de onzekere ziekenhuisperiode vol stress is de relatie tussen ouders belangrijk. Vaders’ steun is voor moeders van vroeg geborenen belangrijk gebleken (Affleck et al., 1991; Miles et al., 1996).
Het medisch dossier
Tijdens de ziekenhuisopname van je kind en in de periode daarna heb je te maken (gehad) met verschillende artsen en paramedici. Bijvoorbeeld: gynaecoloog, neonatoloog, kinderarts, neuroloog, revalidatiearts, oogarts, maar ook de (pre-)logopedist, kinderfysiotherapeut, maatschappelijk werker en orthopedagoog. Als er vragen of onduidelijkheden zijn, of als je het medisch dossier van je kind wilt doorlezen, kun je een afspraak maken met de desbetreffende persoon.
Gesprek
In de periode dat je kind opgenomen is geweest, is het moeilijk om alle informatie die je krijgt, ook vast te houden. Uit ervaring blijkt dat een gesprek in het ziekenhuis zelfs nog jaren na de opnameperiode, de ouders veel goed kan doen: gewoon door nog eens stil even te staan bij die hele, intensieve periode en door eventuele vragen alsnog beantwoord te krijgen.
Inzage en kopieën
Je hebt altijd recht op inzage in het medisch dossier van je kind, u hebt (tegen betaling van een redelijke vergoeding) ook recht op kopieën hiervan. Dit is geregeld in de Wet op de Geneeskundige Behandelingsovereenkomst. Duidelijke informatie hierover vind je op de website van het Ministerie van Volksgezondheid.
Ontslag gesprek ziekenhuis
Voordat je kind naar huis gaat, heb je een ontslaggesprek met een verpleegkundige of soms met de kinderarts. In sommige ziekenhuizen is zo’n gesprek niet de gewoonte: vraag er dan gerust om. Het is prettig om deze ingrijpende periode goed af te ronden. Je hebt veel meegemaakt en het kan fijn zijn om dat nog eens door te praten. Ook vragen over de gezondheid of verzorging van je kind kunt u tijdens dit ontslaggesprek op tafel leggen, of onzekerheden over het feit dat u het straks alleen moet doen.
Sommige ziekenhuizen zetten een overdracht voor de thuiszorg op papier. Het is handig om hiervan een kopie te vragen.
Voorbereiding ontslaggesprek
Schrijf van tevoren op wat je wilt vragen en zeggen in het ontslaggesprek. Als je kind nog in het ziekenhuis ligt, borrelen er de hele tijd allerlei vragen op, bijvoorbeeld over hoe je bepaalde zaken straks thuis aanpakt. Zorg dat je altijd een pen bij de hand hebt om die gedachten te noteren zodra je ze hebt. En: check voordat het gesprek wordt afgesloten of je alles heeft besproken. Het is jammer als je door de emoties vergeet bepaalde vragen te stellen. Verder is het handig om direct aantekeningen te maken, zodat je later in alle rust de antwoorden nog eens kunt doornemen. Je partner of een goede vriend(in) als ‘extra oor’, helpt daarbij.
Meer informatie
Wat doet vroeggeboorte met je op lange termijn?
Schuldgevoel en andere emoties als je kindje in de couveuse moet
Buidelen met je baby. Waarom is dit zo belangrijk?
Geelzucht. Een gele pasgeboren baby. Waar komt dit door?
Buidelen of kangoeroeën. Waar is dat goed voor?
Vroeggeboorte – Geboorte voor 37 weken zwangerschap
Een ontwikkelingsachterstand bij je kind: hoe herken je dat?
Couveuseverlof en overdracht bevallingsverlof in wetsvoorstel
Harde buiken tijdens je zwangerschap
Bronvermelding
Tekst: Marion Middendorp
Stockfoto: 123rf.com



